ACC: заболевание периферических артерий при диабете — ранний скрининг и профилактика осложнений
В новом научном заявлении Американской коллегии кардиологов (ACC) подчеркивается важность раннего вмешательства при заболевании периферических артерий нижних конечностей (ЗПА; PAD) у взрослых с диабетом.
Документ позиционируется как «недостающая глава» к действующим рекомендациям для группы максимального риска и призывает пересмотреть, насколько активно следует выявлять и вести таких пациентов.
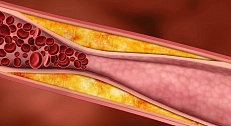
ЗПА при диабете часто прогрессирует бессимптомно и без классической перемежающейся хромоты. Это снижает настороженность и приводит к запоздалой диагностике — уже при язвах стопы, инфекции или хронической ишемии, угрожающей конечности (ХИУК), когда риск ампутации становится существенно выше. Нейропатия и микрососудистое поражение могут маскировать тяжесть симптомов и сопровождаться быстрым, непредсказуемым ухудшением.
Ключевой посыл: прагматичная стратегия, основанная на риск-стратификации и формировании клинического профиля пациента, с системным применением доказанных подходов способна снизить риск крупных неблагоприятных сердечно-сосудистых событий (MACE) и неблагоприятных исходов со стороны конечностей и улучшить качество жизни.
ЗПА может быть первым клинически заметным проявлением системного атеросклеротического поражения. При диабете чаще вовлекаются дистальные и инфрапоплитеальные сегменты; частое сочетание с болезнью почек, нейропатией и ретинопатией синергически увеличивает риск неблагоприятных конечностных исходов.
Отказ от курения — первостепенная задача: табак усугубляет ЗПА и резко повышает риск ампутаций, сердечно-сосудистых событий и смерти. Наиболее эффективна комбинация консультирования и фармакотерапии (никотинзаместительная терапия, варениклин, бупропион).
Контролируемая лечебная физкультура (supervised exercise therapy) настоятельно рекомендована при симптомном ЗПА для уменьшения симптомов и улучшения качества жизни; альтернативы — структурированные домашние или общественные программы.
Пищевые рекомендации должны опираться на цельные, преимущественно растительные модели питания (в русле ADA и AHA), с акцентом на адекватное потребление белка и калорий у пациентов с ранами или ХИУК.
Фармакотерапия направлена на снижение риска MACE, профилактику неблагоприятных исходов со стороны конечностей и сохранение функции почек.
Антитромботическая терапия: рекомендована двухпутевая антитромботическая терапия (dual-pathway inhibition): ривароксабан 2,5 мг 2 раза/сут + низкая доза аспирина. При высоком риске кровотечений допустима монотерапия аспирином или клопидогрелом; монотерапия при этом не продемонстрировала снижения риска неблагоприятных исходов со стороны конечностей (limb events).
Артериальное давление: целевой уровень — <130/80 мм рт. ст., предпочтительно с использованием ингибиторов АПФ или БРА.
Липиды: высокоинтенсивная терапия статинами с целью снижения ХС-ЛПНП ≥50% и достижения ХС-ЛПНП <1,4 ммоль/л (<55 мг/дл). При необходимости добавляют эзетимиб, ингибиторы PCSK9 или бемпедоевую кислоту.
Гликемия: приоритет препаратам с доказанной сердечно-сосудистой пользой — ингибиторы НГЛТ-2 (иНГЛТ-2) (снижение риска сердечной недостаточности и почечных осложнений) и агонисты рецепторов ГПП-1 (снижение сердечно-сосудистого риска). Семаглутид также продемонстрировал улучшение переносимости ходьбы, качества жизни и снижение риска крупных неблагоприятных исходов со стороны конечностей у пациентов с ЗПА.
При прогрессировании до ХИУК реваскуляризация — центральный компонент стратегии сохранения конечности. Подчеркивается, что ампутация редко должна быть первым вариантом, а пациенты с диабетом и ХИУК должны оцениваться мультидисциплинарной командой по сохранению конечности.
Реваскуляризация не показана при бессимптомном течении ЗПА. В периоперационном периоде критически важен контроль гликемии: именно острая гипергликемия, а не HbA1c, ассоциируется с риском несостоятельности/окклюзии шунта (graft failure) и неблагоприятных конечностных исходов.
Главный вывод сформулирован предельно прямо: перестать относиться к ЗПА при диабете как к “сноске”, активнее выявлять заболевание и системно применять доказанные инструменты, влияющие одновременно на сердечно-сосудистые и конечностные исходы, особенно у пациентов из уязвимых групп с наибольшим риском ампутаций.
ЗПА при диабете часто прогрессирует бессимптомно и без классической перемежающейся хромоты. Это снижает настороженность и приводит к запоздалой диагностике — уже при язвах стопы, инфекции или хронической ишемии, угрожающей конечности (ХИУК), когда риск ампутации становится существенно выше. Нейропатия и микрососудистое поражение могут маскировать тяжесть симптомов и сопровождаться быстрым, непредсказуемым ухудшением.
Ключевой посыл: прагматичная стратегия, основанная на риск-стратификации и формировании клинического профиля пациента, с системным применением доказанных подходов способна снизить риск крупных неблагоприятных сердечно-сосудистых событий (MACE) и неблагоприятных исходов со стороны конечностей и улучшить качество жизни.
Скрининг и оценка риска: как выявлять ЗПА у пациентов с диабетом
Для первичного обследования рекомендуется лодыжечно-плечевой индекс (ЛПИ); ЛПИ ≤0,90 считается диагностическим критерием ЗПА. При некомпрессируемых артериях (часто при диабете) более информативны альтернативные методы: пальце-плечевой индекс (ППИ), регистрация объема пульса (pulse volume recordings) или транскутанное измерение напряжения кислорода (TcpO₂).
ЗПА может быть первым клинически заметным проявлением системного атеросклеротического поражения. При диабете чаще вовлекаются дистальные и инфрапоплитеальные сегменты; частое сочетание с болезнью почек, нейропатией и ретинопатией синергически увеличивает риск неблагоприятных конечностных исходов.
Рутинная оценка должна включать HbA1c, функцию почек, признаки нейропатии и ретинопатии, контроль артериального давления и липидного профиля. Рекомендуется ежедневный осмотр стоп пациентом (или ухаживающим лицом) и не реже 1 раза в год — комплексный осмотр врачом (чаще при повышенном риске). При этом достижение индивидуальных целей HbA1c остается важным для контроля микрососудистых осложнений.
Образ жизни и физическая реабилитация: три опорных направления
Отказ от курения — первостепенная задача: табак усугубляет ЗПА и резко повышает риск ампутаций, сердечно-сосудистых событий и смерти. Наиболее эффективна комбинация консультирования и фармакотерапии (никотинзаместительная терапия, варениклин, бупропион).
Контролируемая лечебная физкультура (supervised exercise therapy) настоятельно рекомендована при симптомном ЗПА для уменьшения симптомов и улучшения качества жизни; альтернативы — структурированные домашние или общественные программы.
Пищевые рекомендации должны опираться на цельные, преимущественно растительные модели питания (в русле ADA и AHA), с акцентом на адекватное потребление белка и калорий у пациентов с ранами или ХИУК.
Медикаментозная профилактика: снижение MACE и конечностных событий
Фармакотерапия направлена на снижение риска MACE, профилактику неблагоприятных исходов со стороны конечностей и сохранение функции почек.
Антитромботическая терапия: рекомендована двухпутевая антитромботическая терапия (dual-pathway inhibition): ривароксабан 2,5 мг 2 раза/сут + низкая доза аспирина. При высоком риске кровотечений допустима монотерапия аспирином или клопидогрелом; монотерапия при этом не продемонстрировала снижения риска неблагоприятных исходов со стороны конечностей (limb events).
Артериальное давление: целевой уровень — <130/80 мм рт. ст., предпочтительно с использованием ингибиторов АПФ или БРА.
Липиды: высокоинтенсивная терапия статинами с целью снижения ХС-ЛПНП ≥50% и достижения ХС-ЛПНП <1,4 ммоль/л (<55 мг/дл). При необходимости добавляют эзетимиб, ингибиторы PCSK9 или бемпедоевую кислоту.
Гликемия: приоритет препаратам с доказанной сердечно-сосудистой пользой — ингибиторы НГЛТ-2 (иНГЛТ-2) (снижение риска сердечной недостаточности и почечных осложнений) и агонисты рецепторов ГПП-1 (снижение сердечно-сосудистого риска). Семаглутид также продемонстрировал улучшение переносимости ходьбы, качества жизни и снижение риска крупных неблагоприятных исходов со стороны конечностей у пациентов с ЗПА.
Инвазивное лечение при ХИУК: когда нужна реваскуляризация
При прогрессировании до ХИУК реваскуляризация — центральный компонент стратегии сохранения конечности. Подчеркивается, что ампутация редко должна быть первым вариантом, а пациенты с диабетом и ХИУК должны оцениваться мультидисциплинарной командой по сохранению конечности.
Реваскуляризация не показана при бессимптомном течении ЗПА. В периоперационном периоде критически важен контроль гликемии: именно острая гипергликемия, а не HbA1c, ассоциируется с риском несостоятельности/окклюзии шунта (graft failure) и неблагоприятных конечностных исходов.
Итог: практический смысл заявления ACC
Главный вывод сформулирован предельно прямо: перестать относиться к ЗПА при диабете как к “сноске”, активнее выявлять заболевание и системно применять доказанные инструменты, влияющие одновременно на сердечно-сосудистые и конечностные исходы, особенно у пациентов из уязвимых групп с наибольшим риском ампутаций.