Неотложные дерматологические состояния: клинические ориентиры для практикующего врача
Цель данного обзора — напомнить практикующим врачам ключевые клинические признаки неотложных дерматологических состояний, требующих немедленных действий и своевременной маршрутизации.
Поводом для этого обзора послужило обсуждение неотложных дерматологических состояний на конференции Dermatology Days of Paris 2025, где дерматолог Camille Hua (Department of Dermatology, Henri Mondor University Hospital, Créteil, France) представила клинические ориентиры по состояниям, требующим немедленного распознавания и лечения.
К неотложным дерматологическим состояниям относят заболевания, напрямую угрожающие жизни или функции органов и требующие немедленного вмешательства. Их своевременное распознавание критически важно для исхода. Ключевые группы таких состояний включают тяжелые токсико-аллергические реакции, жизнеугрожающие инфекции кожи и мягких тканей, а также ургентные сосудистые синдромы. Материал носит практический обзорный характер и не заменяет клинические рекомендации и локальные протоколы.
Анафилаксия — немедленная генерализованная реакция гиперчувствительности с вовлечением минимум двух систем органов, представляющая непосредственную угрозу жизни. Наиболее частые триггеры — лекарства, пища, яд перепончатокрылых.
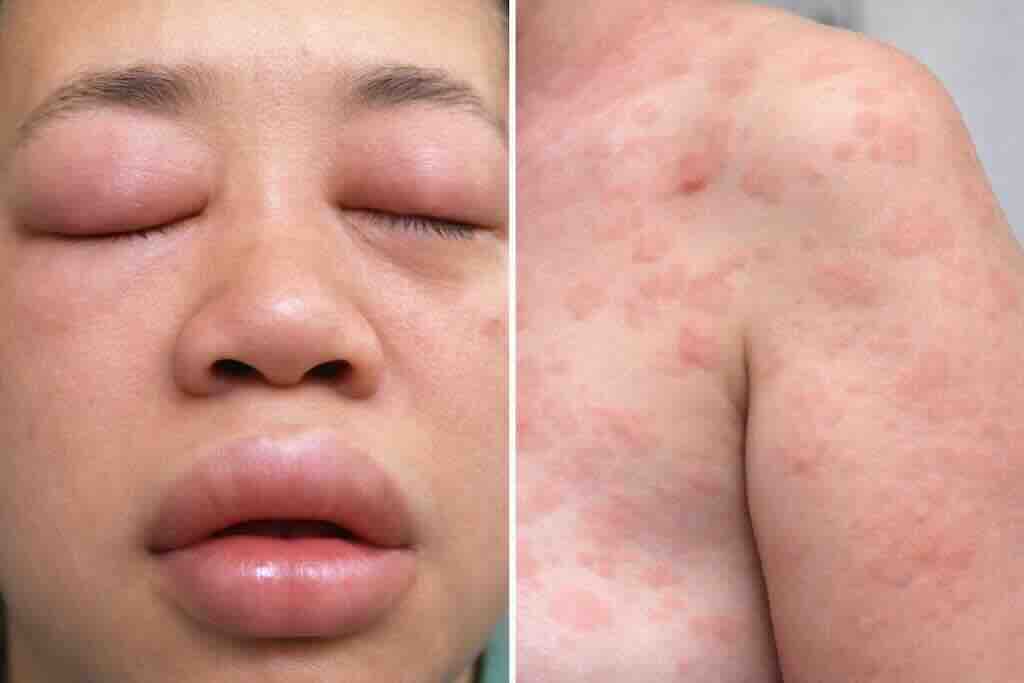
Фото 1. Ангиоотек и крапивница — частые кожно-слизистые проявления анафилаксии. Однако кожные и/или слизистые признаки отсутствуют примерно у 10–20% эпизодов; тяжёлая, включая фатальную, анафилаксия может протекать без них.
Лекарственно-индуцированную кожную реакцию следует подозревать при появлении острой экзантемы после назначения нового препарата в течение предыдущих 8 недель. Краеугольный камень ведения — немедленная отмена вероятного причинного препарата.
Важно: более 90% лекарственных кожных реакций доброкачественные, а тяжелые формы встречаются редко. Тем не менее, задача врача первичного звена — быстро распознать жизнеугрожающие варианты.
Примечание: для ранней оценки тяжести и прогноза в условиях стационара используется шкала SCORTEN (расчет в первые 24 часа). Она не должна задерживать перевод и начало интенсивной терапии.
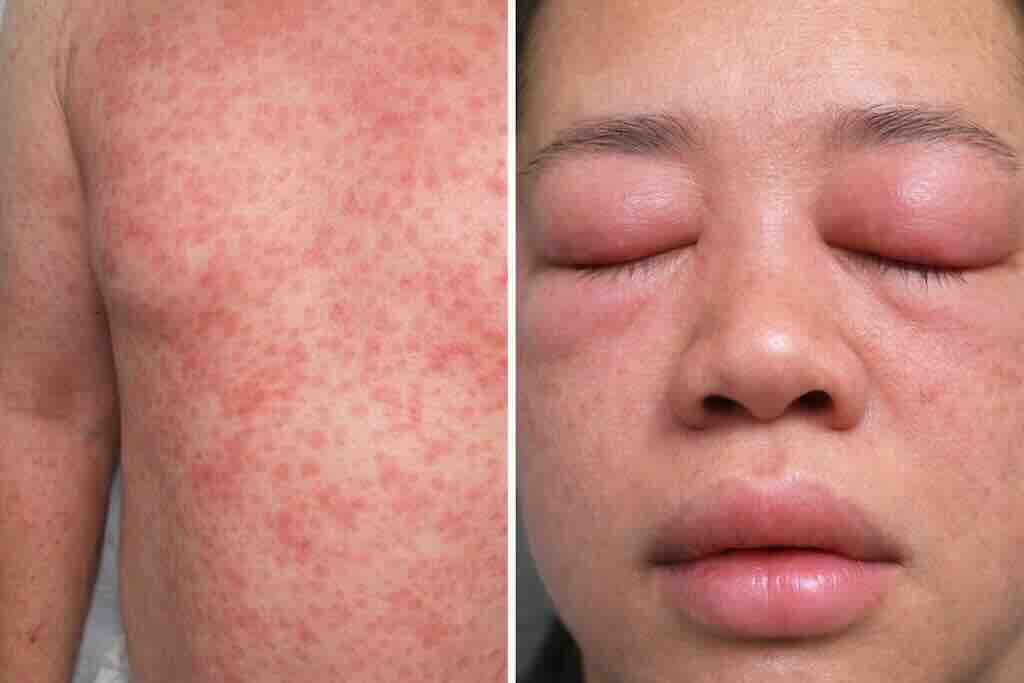
Редкая потенциально тяжелая лекарственная реакция, сочетающая кожные проявления с висцеральным поражением (печень, почки, сердце). Обычно развивается через 2–8 недель после начала причинного препарата.
Редкая, но тяжелая системная инфекция, вызванная токсинами Staphylococcus aureus или Streptococcus pyogenes. Стрептококковый вариант часто ассоциирован с тяжелыми кожными инфекциями, включая некротизирующий фасциит. Стафилококковый вариант нередко связан с использованием тампонов или менструальных чаш у молодых женщин.
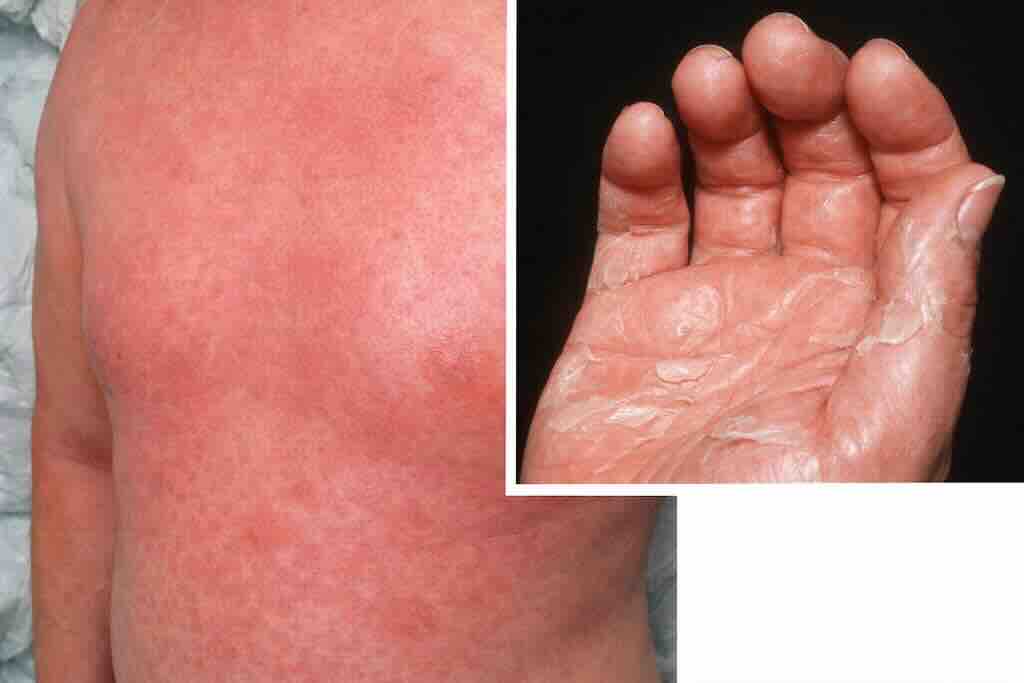
Фото 6: Синдром токсического шока (TSS): ранний кожный признак — диффузная яркая эритема без «островков» интактной кожи (часто описывают как “sunburn-like”); через 1–2 недели может появляться характерная ладонно-подошвенная десквамация. Диагноз и тактика определяются не кожей как таковой, а сочетанием с лихорадкой, гипотензией и признаками полиорганного поражения, требующими немедленной интенсивной терапии и санации очага инфекции.
Клиника включает: лихорадку, гипотензию, диффузную эритему без «островков» интактной кожи, частое вовлечение слизистых, полиорганную недостаточность. Через 1–2 недели возможно характерное шелушение ладоней и подошв.
Редкое, но тяжелое осложнение стафилококковой инфекции, обусловленное эксфолиативными токсинами S. aureus. Чаще встречается у детей. Клиника: болезненная распространенная эритема с поверхностным отслоением эпидермиса (симптом Никольского положительный), возможны системные симптомы (лихорадка, слабость, боль).
Перечисленные состояния требуют высокой настороженности от врача любой специальности. Ключ к снижению летальности — раннее распознавание по характерным клиническим признакам (быстрое прогрессирование, боль, интенсивность которой превышает видимые кожные изменения, признаки системного воспалительного ответа/сепсиса, поражение слизистых, небледнеющая пурпура) и немедленное начало жизненно важной терапии, отмена вероятного причинного препарата при лекарственной реакции, а также своевременная организация экстренного перевода в профильный стационар (ОРИТ/ожоговый центр/хирургия).
К неотложным дерматологическим состояниям относят заболевания, напрямую угрожающие жизни или функции органов и требующие немедленного вмешательства. Их своевременное распознавание критически важно для исхода. Ключевые группы таких состояний включают тяжелые токсико-аллергические реакции, жизнеугрожающие инфекции кожи и мягких тканей, а также ургентные сосудистые синдромы. Материал носит практический обзорный характер и не заменяет клинические рекомендации и локальные протоколы.
I. Тяжелые аллергические и токсико-аллергические реакции
Анафилаксия (анафилактический шок)
Анафилаксия — немедленная генерализованная реакция гиперчувствительности с вовлечением минимум двух систем органов, представляющая непосредственную угрозу жизни. Наиболее частые триггеры — лекарства, пища, яд перепончатокрылых.

Фото 1. Ангиоотек и крапивница — частые кожно-слизистые проявления анафилаксии. Однако кожные и/или слизистые признаки отсутствуют примерно у 10–20% эпизодов; тяжёлая, включая фатальную, анафилаксия может протекать без них.
Диагноз основан на остром начале (минуты–часы, обычно < 2 часов) с появлением генерализованной крапивницы (часто с зудом ладоней и подошв) в сочетании с:
- респираторными проявлениями (отек гортани, охриплость/изменение голоса, стридор, одышка) и/или
- сердечно-сосудистыми проявлениями (гипотензия, тахикардия, коллапс).
Неотложная помощь:
- вызвать экстренную помощь/реанимационную бригаду;
- уложить пациента с приподнятыми ногами при отсутствии выраженного респираторного дистресса и тяжелой одышки; при преобладании дыхательных нарушений допустимо положение сидя/полусидя, но с вытянутыми ногами; избегать вставания/ходьбы и резкой вертикализации;
- незамедлительно ввести адреналин внутримышечно 0,01 мг/кг (макс. 0,5 мг).
Подробнее: Анафилаксия. Обзор для врачей
Тяжелые лекарственные реакции
Лекарственно-индуцированную кожную реакцию следует подозревать при появлении острой экзантемы после назначения нового препарата в течение предыдущих 8 недель. Краеугольный камень ведения — немедленная отмена вероятного причинного препарата.
Важно: более 90% лекарственных кожных реакций доброкачественные, а тяжелые формы встречаются редко. Тем не менее, задача врача первичного звена — быстро распознать жизнеугрожающие варианты.
Препараты, которые чаще фигурируют в тяжелых реакциях (ориентир для настороженности): антибиотики, особенно антибактериальные сульфаниламиды (ко-тримоксазол); некоторые противоэпилептические (карбамазепин, ламотриджин); аллопуринол; невирапин; отдельные НПВП.
К тяжелым лекарственным реакциям относят:
Эпидермальный некролиз (SJS/TEN: синдром Стивенса–Джонсона и синдром Лайелла)
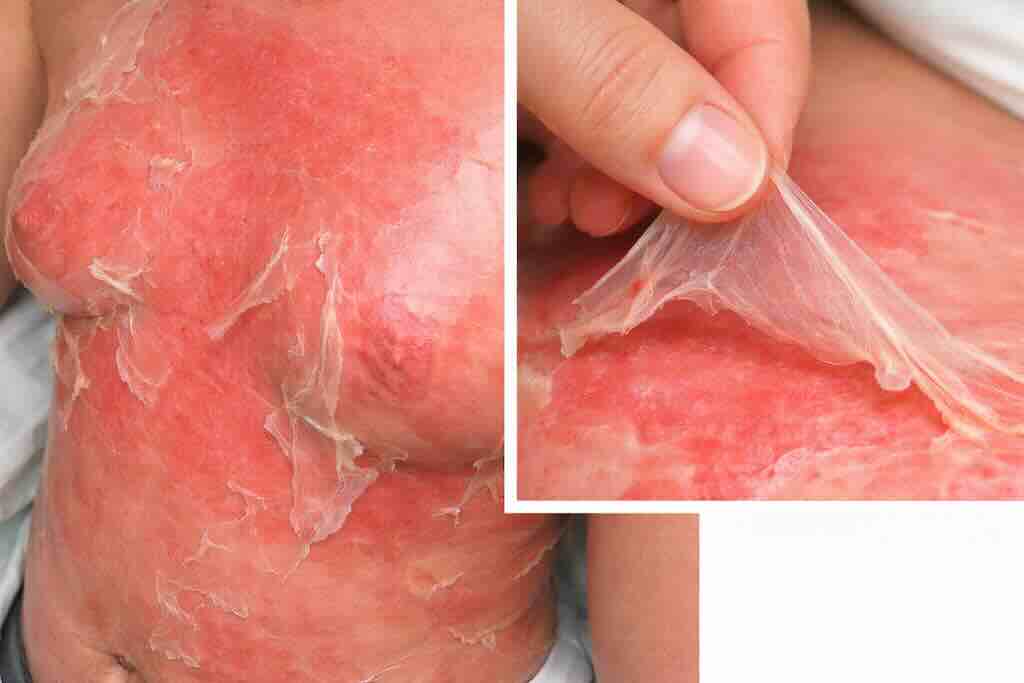
Наиболее тяжелая форма лекарственной реакции, характеризуется некрозом эпидермиса с отслоением кожи и поражением слизистых (офтальмологическое, оральное, генитальное).

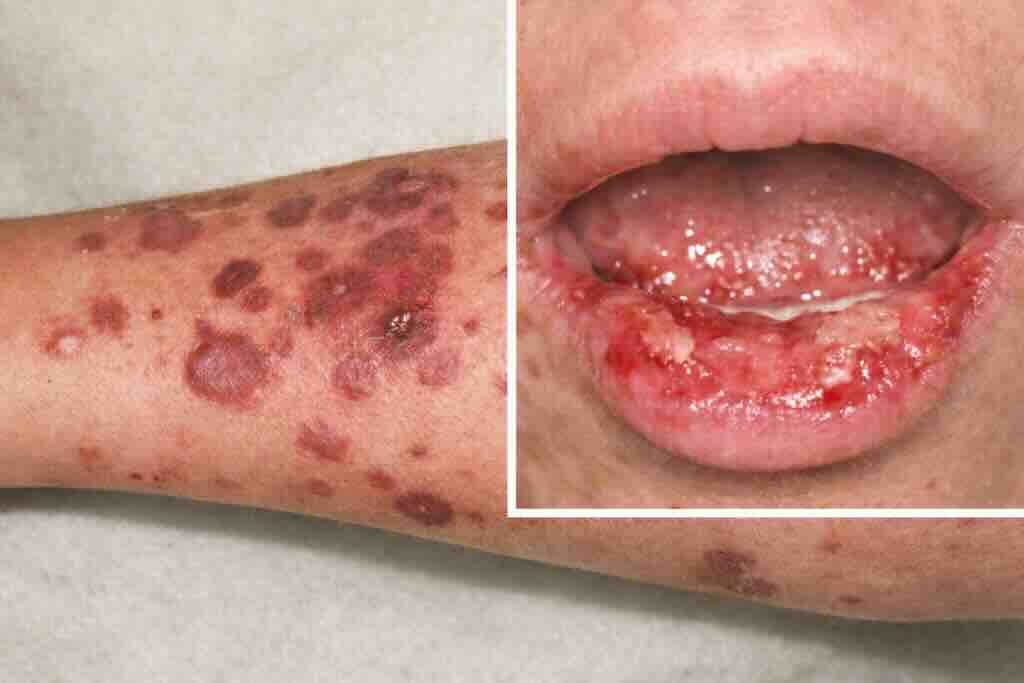
Фото 2: Stevens–Johnson syndrome (SJS): остро возникшие болезненные эритематозно-пурпурные пятна/макулы, нередко с атипичными «мишеневидными» элементами и центральным потемнением; возможны пузырные элементы и начальная отслойка эпидермиса. Поражение слизистых (полость рта/губы, глаза, гениталии) — ключевой признак, который следует активно искать даже при ограниченной кожной картине.
Классификация основана на площади отслоения эпидермиса:
- SJS: < 10% поверхности тела
- overlap SJS/TEN: 10–30%
- TEN (синдром Лайелла): > 30%
Летальность в острой фазе достигает 15–20% (преимущественно вследствие инфекционных и дыхательных осложнений). Тактика: экстренная госпитализация в отделение реанимации и интенсивной терапии (ОРИТ) и/или ожоговое отделение (ожоговый центр), интенсивная поддерживающая терапия; специфическое лечение с убедительной доказательной базой высокого качества не установлено.
Примечание: для ранней оценки тяжести и прогноза в условиях стационара используется шкала SCORTEN (расчет в первые 24 часа). Она не должна задерживать перевод и начало интенсивной терапии.
Синдром DRESS (Drug Reaction with Eosinophilia and Systemic Symptoms)
Редкая потенциально тяжелая лекарственная реакция, сочетающая кожные проявления с висцеральным поражением (печень, почки, сердце). Обычно развивается через 2–8 недель после начала причинного препарата.

Фото 3: DRESS-синдром: распространенная лекарственная экзантема (часто морбиллиформная, нередко занимает значительную площадь) в сочетании с характерным отеком лица, особенно периорбитальным. Диагноз предполагают при появлении симптомов через 2–8 недель после начала препарата и подтверждают клинико-лабораторными признаками (в т. ч. эозинофилия) и оценкой висцерального поражения (печень, почки, сердце).
Типичные признаки:
- лихорадка;
- отек лица;
- распространенная экзантема (нередко > 50% поверхности тела, возможна эритродермия);
- диффузная лимфаденопатия;
- лабораторные отклонения (прежде всего эозинофилия) и признаки полиорганного поражения.
Тактика: при легких формах могут быть достаточны топические кортикостероиды и наблюдение; при тяжелом или жизнеугрожающем висцеральном поражении показана системная кортикостероидная терапия.
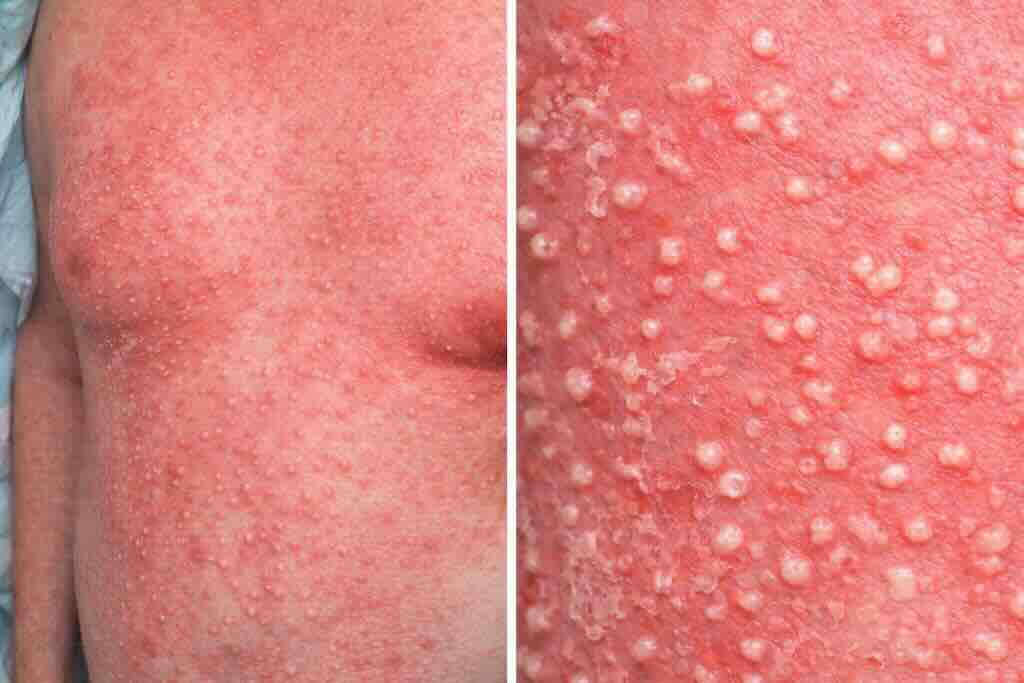
Острая генерализованная экзантематозная пустулезная реакция (AGEP)
Тяжелая лекарственная реакция, проявляющаяся острым началом с множественными мелкими стерильными пустулами на фоне эритемы, часто с лихорадкой и лабораторными признаками воспаления (обычно нейтрофилия).
Частые триггеры — антибиотики, особенно β-лактамные и макролиды. Ключевая тактика — немедленная отмена причинного препарата и симптоматическая терапия; вопрос о госпитализации решается по тяжести состояния и сопутствующим рискам.

Фото 4: AGEP: остро возникшая диффузная эритема с множественными мелкими однотипными стерильными поверхностными пустулами (обычно неперифолликулярными), нередко сопровождается лихорадкой и лабораторными признаками воспаления (часто нейтрофилия). Чаще провоцируется лекарствами (в т. ч. антибиотиками); ключевой шаг — отмена вероятного причинного препарата и оценка тяжести состояния.
II. Жизнеугрожающие инфекции кожи и мягких тканей
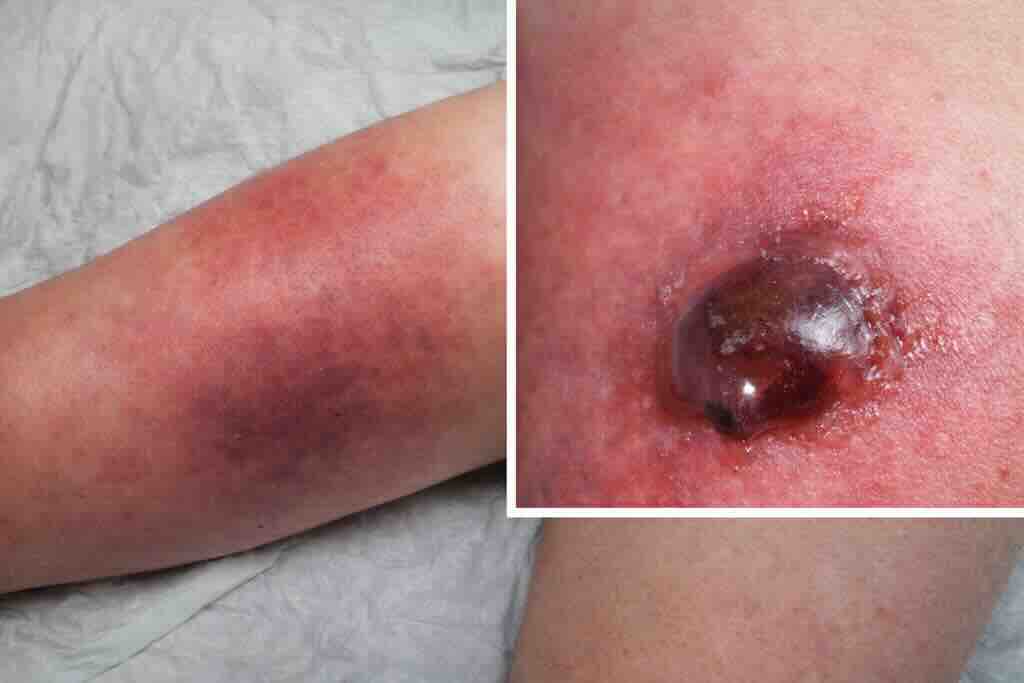
Некротизирующая инфекция кожи и мягких тканей (некротизирующий фасциит и др.)
Быстро прогрессирующая бактериальная инфекция глубоких тканей (дерма/гиподерма) с возможным распространением на фасции и мышцы. Летальность остается высокой (порядка 20–40%).

Фото 5: Некротизирующий фасциит (некротизирующая инфекция мягких тканей): ранние кожные изменения могут быть неспецифичными и напоминать целлюлит, тогда как настораживающими признаками являются интенсивная боль, не соответствующая видимым изменениям, быстрое прогрессирование, признаки системной токсичности/сепсиса, а также “темная” (violaceous/dusky) окраска кожи и геморрагические буллы. Подозрение требует немедленной хирургической оценки и срочного дебридмента в сочетании с антибактериальной терапией и лечением сепсиса.
Ключевые диагностические признаки:
- боль, интенсивность которой превышает видимые кожные изменения;
- быстрое распространение эритемы/отека;
- признаки тяжелой системной интоксикации/сепсиса (лихорадка, гипотензия, тахикардия, спутанность сознания);
- позже — цианоз, буллы, участки некроза и анестезия зоны поражения.
Тактика: это медико-хирургическая неотложность. Решающий фактор прогноза — ранняя диагностика и срочное хирургическое вмешательство (радикальная некрэктомия/дебридмент), одновременно с эмпирической антибиотикотерапией широкого спектра и агрессивной терапией сепсиса; в отдельных случаях возможна ампутация.
Дополнительно: Некротизирующий фасциит. Case report.
Синдром токсического шока
Редкая, но тяжелая системная инфекция, вызванная токсинами Staphylococcus aureus или Streptococcus pyogenes. Стрептококковый вариант часто ассоциирован с тяжелыми кожными инфекциями, включая некротизирующий фасциит. Стафилококковый вариант нередко связан с использованием тампонов или менструальных чаш у молодых женщин.

Фото 6: Синдром токсического шока (TSS): ранний кожный признак — диффузная яркая эритема без «островков» интактной кожи (часто описывают как “sunburn-like”); через 1–2 недели может появляться характерная ладонно-подошвенная десквамация. Диагноз и тактика определяются не кожей как таковой, а сочетанием с лихорадкой, гипотензией и признаками полиорганного поражения, требующими немедленной интенсивной терапии и санации очага инфекции.
Клиника включает: лихорадку, гипотензию, диффузную эритему без «островков» интактной кожи, частое вовлечение слизистых, полиорганную недостаточность. Через 1–2 недели возможно характерное шелушение ладоней и подошв.
Лечение:
- интенсивная терапия шока;
- санация очага инфекции (включая удаление интравагинальных устройств при их наличии; при необходимости — хирургическая обработка);
- этиотропные антибиотики против Staphylococcus/Streptococcus в комбинации с клиндамицином (для подавления синтеза токсинов).
Стафилококковый синдром ошпаренной кожи (ССОК)
Редкое, но тяжелое осложнение стафилококковой инфекции, обусловленное эксфолиативными токсинами S. aureus. Чаще встречается у детей. Клиника: болезненная распространенная эритема с поверхностным отслоением эпидермиса (симптом Никольского положительный), возможны системные симптомы (лихорадка, слабость, боль).

Фото 7: Стафилококковый синдром ошпаренной кожи (SSSS/ССОК): диффузная болезненная эритема с поверхностным пластинчатым отслоением эпидермиса (положительный симптом Никольского), обусловленная эксфолиативными токсинами Staphylococcus aureus. Чаще встречается у детей; обычно требует госпитализации, антистафилококковой терапии и поиска/санации очага инфекции. В отличие от SJS/TEN, слизистые, как правило, не поражены.
Лечение: госпитализация, антистафилококковые антибиотики, активное выявление и санация первичного очага инфекции.
III. Ургентные сосудистые проявления
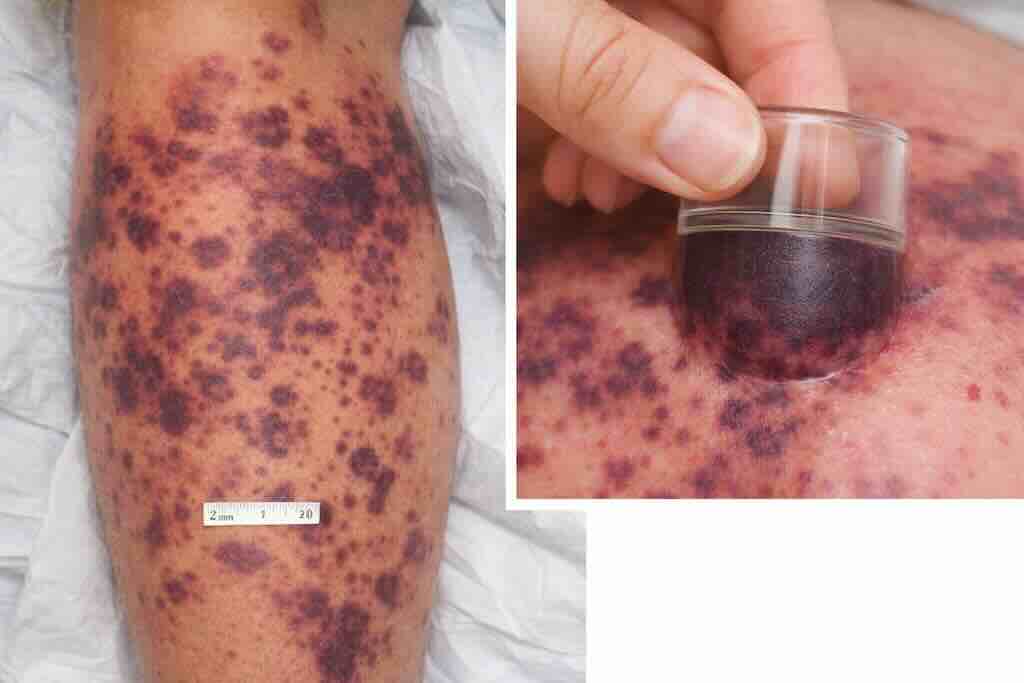
Молниеносная пурпура (purpura fulminans)
Пурпура — геморрагическое поражение кожи/слизистых, не бледнеющее при надавливании. При сочетании с лихорадкой и признаками тяжелого сепсиса следует рассматривать молниеносную пурпуру как дерматологический маркер жизнеугрожающей инфекции (чаще менингококковой или пневмококковой).

Фото 8: Молниеносная пурпура (purpura fulminans): быстро прогрессирующие небледнеющие геморрагические элементы (петехии/экхимозы), нередко >3 мм, распространяющиеся в течение часов. Диаскопия (надавливание прозрачным предметом) демонстрирует отсутствие побледнения, подтверждая пурпуру. При сочетании с лихорадкой и признаками тяжелого сепсиса это состояние требует немедленной антибактериальной терапии и интенсивного лечения, без задержки на диагностические тесты.
Критические признаки:
- геморрагические, не бледнеющие элементы (петехии, экхимозы), часто > 3 мм;
- быстрое прогрессирование в течение часов;
- признаки сепсиса (гипотензия, олигурия, мраморность кожи и др.).
Действия врача:
- не дожидаясь подтверждения, немедленно ввести цефтриаксон 1 г внутримышечно или внутривенно (в том числе на догоспитальном этапе) и начать экстренную противошоковую терапию и маршрутизацию в ОРИТ; целевой ориентир — начало антибактериальной терапии в течение первого часа с момента распознавания при высокой вероятности инвазивной инфекции/сепсиса;
- диагностические тесты не должны задерживать начало лечения; биопсия кожи может ускорить этиологическую верификацию.
После исключения молниеносной пурпуры (при отсутствии признаков сепсиса/молниеносного течения) пурпура чаще обусловлена:
- тромбоцитопенией (первый шаг — оценка тромбоцитов в общем анализе крови), либо
- сосудистой причиной (воспаление сосудистой стенки/васкулит), что требует дальнейшей клинической оценки и маршрутизации.
Заключение
Перечисленные состояния требуют высокой настороженности от врача любой специальности. Ключ к снижению летальности — раннее распознавание по характерным клиническим признакам (быстрое прогрессирование, боль, интенсивность которой превышает видимые кожные изменения, признаки системного воспалительного ответа/сепсиса, поражение слизистых, небледнеющая пурпура) и немедленное начало жизненно важной терапии, отмена вероятного причинного препарата при лекарственной реакции, а также своевременная организация экстренного перевода в профильный стационар (ОРИТ/ожоговый центр/хирургия).