Сотрясение головного мозга и другие легкие формы черепно-мозговой травмы
Адаптированный на основе 18 международных руководств протокол предлагает структуру ведения взрослых пациентов после сотрясения мозга и других легких форм ЧМТ в амбулаторных условиях, с акцентом на отказ от устаревшей градации «легкая/средняя/тяжелая» и использование диагностических критериев ACRM 2023.
Ежегодно в мире происходит не менее 50 миллионов случаев черепно-мозговой травмы (ЧМТ). Большинство пациентов возвращаются к обычной жизни, однако значимая доля сталкивается с персистирующими симптомами — головной болью, когнитивными нарушениями, расстройствами сна, вестибулярными и психическими нарушениями. Многие из них не доходят до врача после выписки из отделения неотложной помощи: по оценкам, менее половины пациентов с ЧМТ вообще посещают врача в постострый период.
В российской практике значительная часть таких случаев обозначается диагнозом «сотрясение головного мозга» или «легкая закрытая черепно-мозговая травма». В этой статье под термином «черепно-мозговая травма» мы имеем в виду прежде всего именно эту амбулаторную популяцию — пациентов, выписанных домой после травмы или изначально не требовавших госпитализации, в том числе после сотрясения головного мозга.
Новый клинический протокол, разработанный под эгидой Национальных академий наук, инженерии и медицины США, ориентирован на ведение взрослых пациентов с ЧМТ, проживающих в сообществе и способных к самообслуживанию, в первые 6 месяцев после травмы. Документ адаптирован по методике ADAPTE на основе 18 существующих международных рекомендаций и адресован прежде всего врачам первичного звена.
Одно из принципиальных отличий этого протокола — отказ от традиционной триадной классификации (легкая/умеренная/тяжелая ЧМТ) как отправной точки для амбулаторного ведения. Вместо этого предлагается использовать диагностические критерии ACRM 2023 года, которые описывают ЧМТ как клинический синдром без обязательного квалификатора «лёгкая». Это должно уменьшить вариабельность диагностики и снизить риск недооценки травмы только из-за того, что она формально относится к «легким».
Первый шаг для врача первичного звена — подтвердить или исключить диагноз ЧМТ по современным критериям ACRM, особенно если пациент впервые обращается уже в постострый период и не проходил полноценной оценки в стационаре. Это предполагает анализ механизма травмы, острой симптоматики, данных осмотра и, при необходимости, результатов нейровизуализации и функциональных тестов. Для многих пациентов с диагнозом «сотрясение головного мозга» именно этот этап позволяет формализовать диагноз как ЧМТ и обеспечить доступ к последующему ведению.
Ключевой посыл рекомендаций — уход от пассивной тактики «подождем, само пройдет» к структурированному ведению персистирующих симптомов. Врач первичного звена рассматривается как координатор: он подтверждает диагноз ЧМТ (включая сотрясение головного мозга), оценивает риск затяжного течения, объясняет ожидаемую траекторию восстановления, инициирует первую линию терапии и при необходимости организует направление в специализированные службы или TBI-клиники.
При этом подчеркивается, что значительная часть положений протокола относится к категориям Good practice или Weak for, что отражает ограниченность доказательной базы. Это не жесткий протокол, а структурированная схема, требующая клинического суждения и адаптации под конкретного пациента.
Первая практическая задача врача — не пропустить состояние, требующее повторной оценки в отделении неотложной помощи. В протоколе предлагается перечень признаков, при которых пациента следует направить в стационар для экстренной оценки:
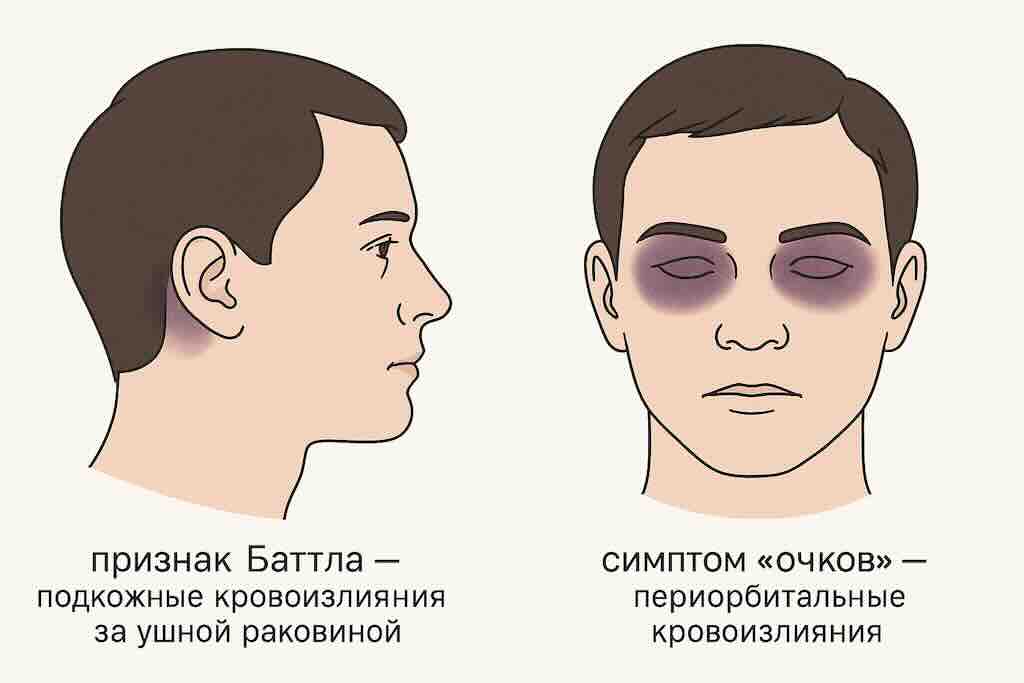
Признак Баттла — подкожные кровоизлияния за ушной раковиной (в области сосцевидного отростка), являющиеся косвенным признаком перелома основания черепа.
Рекомендации подчеркивают, что рутинное назначение КТ или МРТ головного мозга всем пациентам с персистирующими симптомами после ЧМТ или сотрясения мозга не показано. Повторная нейровизуализация рассматривается в ситуациях, когда есть:
При этом рекомендации по визуализации не отменяют других общих клинических показаний к КТ/МРТ головного мозга; цель протокола — помочь в оценке осложнений ЧМТ, а не в поиске случайной иной патологии. Продвинутые методы (диффузионно-тензорная МРТ, функциональная МРТ и др.) не рекомендуются для рутинного использования в амбулаторной практике.
Полное нейропсихологическое обследование не требуется всем пациентам. Оно может быть полезно при инвалидизирующих когнитивных симптомах, сохраняющихся более месяца, особенно если решается вопрос о возвращении к работе или учёбе.
Отдельный блок рекомендаций посвящен социальным детерминантам здоровья (social determinants of health, SDoH). Всем пациентам с ЧМТ и сотрясением мозга предлагается структурированный скрининг SDoH, включающий:
Скрининг должен проводиться с использованием стандартизированных опросников (например, PRAPARE, Hunger Vital Sign) и по возможности — специалистами, обученными подключению пациентов к community resources: соцработниками, кейс-менеджерами, навигаторами по системе здравоохранения.
В отличие от традиционной практики длительного строгого покоя, документ предлагает схему «короткий относительный покой — затем постепенная активизация».
Эта логика применима и к классическому сотрясению мозга, и к другим легким формам ЧМТ.
Рекомендации выделяют ряд факторов, ассоциированных с повышенным риском затяжного течения и долгосрочной инвалидизации после ЧМТ и сотрясения мозга:
Под «высоким ранним симптомным берденом» понимают высокие суммарные баллы по опросникам постконкуссионных симптомов: пациента одновременно беспокоит несколько выраженных нарушений — головная боль, нарушения сна, когнитивные и психические симптомы.
Предлагается фокусироваться на симптомах, которые пациент переносит тяжелее всего и которые максимально препятствуют реабилитации. На практике наиболее частыми «мишенями первого порядка» становятся:
Именно эти группы симптомов часто запускают каскад вторичных проблем — снижение активности, социальную изоляцию, злоупотребление анальгетиками или алкоголем.
Подход к посттравматической головной боли в целом следует принципам ведения мигрени и головной боли напряжения, но с учетом контекста ЧМТ и сотрясения мозга.
Выбор профилактических препаратов должен учитывать сопутствующие депрессию и тревогу, по возможности влияя и на соматическую, и на аффективную симптоматику. Для более детального выбора схем лечения авторы отсылают к специализированному протоколу Управления по делам ветеранов США и Министерства обороны США по ведению посттравматической головной боли, где рекомендации структурированы по преобладающему типу головной боли.
После ЧМТ и сотрясения мозга возрастает риск депрессии, тревожных расстройств, ПТСР и злоупотребления психоактивными веществами. Рекомендации предлагают рутинный скрининг с использованием валидированных опросников:
По имеющимся данным, эти инструменты, изначально разработанные для первичной медико-санитарной помощи, по-видимому, сохраняют сопоставимую диагностическую точность у пациентов с ЧМТ, и их пороговые значения не требуют изменения. При этом подчеркивается, что эта рекомендация, как и многие другие в протоколе, опирается на ограниченную и во многом экстраполированную доказательную базу, что требует осторожной интерпретации и опоры на клиническое суждение.
В зависимости от результатов скрининга врач первичного звена либо начинает лечение (психообразование, фармакотерапия первой линии, направление на психотерапию), либо организует консультацию специалиста в области психического здоровья.
Протокол выделяет несколько уязвимых групп, для которых стандартный алгоритм требует уточнения:
Предлагается внедрять протокол через сеть клиник-демонстраторов, где модель ведения пациентов после ЧМТ и сотрясения мозга в первичном звене будет отрабатываться и оцениваться по структуре оказания помощи, клиническим исходам и отзывам врачей общей практики.
Отдельно подчеркивается, что значительная часть предложенных шагов относится к рекомендациям типа Good practice или Weak for. Это отражает незрелость доказательной базы в области амбулаторного ведения ЧМТ и требует от врача осознанного клинического суждения, а не механического следования алгоритму. В заключении авторы раскрывают потенциальные конфликты интересов, включая получение исследовательских грантов от государственных и частных фондов.
Ежегодно в мире происходит не менее 50 миллионов случаев черепно-мозговой травмы (ЧМТ). Большинство пациентов возвращаются к обычной жизни, однако значимая доля сталкивается с персистирующими симптомами — головной болью, когнитивными нарушениями, расстройствами сна, вестибулярными и психическими нарушениями. Многие из них не доходят до врача после выписки из отделения неотложной помощи: по оценкам, менее половины пациентов с ЧМТ вообще посещают врача в постострый период.
В российской практике значительная часть таких случаев обозначается диагнозом «сотрясение головного мозга» или «легкая закрытая черепно-мозговая травма». В этой статье под термином «черепно-мозговая травма» мы имеем в виду прежде всего именно эту амбулаторную популяцию — пациентов, выписанных домой после травмы или изначально не требовавших госпитализации, в том числе после сотрясения головного мозга.
Новый клинический протокол, разработанный под эгидой Национальных академий наук, инженерии и медицины США, ориентирован на ведение взрослых пациентов с ЧМТ, проживающих в сообществе и способных к самообслуживанию, в первые 6 месяцев после травмы. Документ адаптирован по методике ADAPTE на основе 18 существующих международных рекомендаций и адресован прежде всего врачам первичного звена.
Новый подход: от «легкой ЧМТ» к диагностическим критериям ACRM 2023
Одно из принципиальных отличий этого протокола — отказ от традиционной триадной классификации (легкая/умеренная/тяжелая ЧМТ) как отправной точки для амбулаторного ведения. Вместо этого предлагается использовать диагностические критерии ACRM 2023 года, которые описывают ЧМТ как клинический синдром без обязательного квалификатора «лёгкая». Это должно уменьшить вариабельность диагностики и снизить риск недооценки травмы только из-за того, что она формально относится к «легким».
Критерии ACRM 2023 для ЧМТ включают:
- (1) правдоподобный механизм травмы головы или тела с передачей инерции на мозг;
- (2) одно или несколько острых изменений (нарушение сознания, посттравматическая амнезия, новые неврологические или поведенческие симптомы);
- (3) отсутствие лучшего объяснения этих изменений;
- (4) при наличии — поддерживающие данные (нейровизуализация, нейропсихологические тесты, биомаркеры), но они не являются обязательным условием.
Первый шаг для врача первичного звена — подтвердить или исключить диагноз ЧМТ по современным критериям ACRM, особенно если пациент впервые обращается уже в постострый период и не проходил полноценной оценки в стационаре. Это предполагает анализ механизма травмы, острой симптоматики, данных осмотра и, при необходимости, результатов нейровизуализации и функциональных тестов. Для многих пациентов с диагнозом «сотрясение головного мозга» именно этот этап позволяет формализовать диагноз как ЧМТ и обеспечить доступ к последующему ведению.
От эпизодического осмотра к структурированному ведению
Ключевой посыл рекомендаций — уход от пассивной тактики «подождем, само пройдет» к структурированному ведению персистирующих симптомов. Врач первичного звена рассматривается как координатор: он подтверждает диагноз ЧМТ (включая сотрясение головного мозга), оценивает риск затяжного течения, объясняет ожидаемую траекторию восстановления, инициирует первую линию терапии и при необходимости организует направление в специализированные службы или TBI-клиники.
При этом подчеркивается, что значительная часть положений протокола относится к категориям Good practice или Weak for, что отражает ограниченность доказательной базы. Это не жесткий протокол, а структурированная схема, требующая клинического суждения и адаптации под конкретного пациента.
Когда пациента после сотрясения или другой ЧМТ нужно срочно вернуть в неотложную помощь
Первая практическая задача врача — не пропустить состояние, требующее повторной оценки в отделении неотложной помощи. В протоколе предлагается перечень признаков, при которых пациента следует направить в стационар для экстренной оценки:
- прогрессирующее или флуктуирующее снижение уровня сознания;
- новая анизокория, очаговый неврологический дефицит, повторные судороги;
- повторная рвота, выраженная или усиливающаяся головная боль;
- признаки возможного перелома основания черепа (периорбитальные кровоизлияния, признак Баттла, ликворея);
- выраженное изменение поведения, острая дезориентация;
- острая суицидальность или высокая опасность для окружающих.

Формализация этих критериев в виде чек-листа облегчает принятие решений как на первичном приеме, так и при повторных визитах — в том числе у пациентов, первоначально получивших диагноз «сотрясение головного мозга».
Нейровизуализация и нейропсихологическое обследование: не «по умолчанию», а по показаниям
Рекомендации подчеркивают, что рутинное назначение КТ или МРТ головного мозга всем пациентам с персистирующими симптомами после ЧМТ или сотрясения мозга не показано. Повторная нейровизуализация рассматривается в ситуациях, когда есть:
- атипичные клинические признаки (например, выраженная позиционная головная боль, нетипичные очаговые симптомы при стабильном уровне сознания);
- прогрессирующее или новое ухудшение симптоматики, не достигающее порога для немедленного направления в стационар, но заставляющее подозревать отсроченные осложнения ЧМТ;
- признаки возможных осложнений травмы (подострые субдуральные гематомы, нарушения ликвородинамики, ишемические осложнения).
Полное нейропсихологическое обследование не требуется всем пациентам. Оно может быть полезно при инвалидизирующих когнитивных симптомах, сохраняющихся более месяца, особенно если решается вопрос о возвращении к работе или учёбе.
Социальные детерминанты: от скрининга к подключению ресурсов
Отдельный блок рекомендаций посвящен социальным детерминантам здоровья (social determinants of health, SDoH). Всем пациентам с ЧМТ и сотрясением мозга предлагается структурированный скрининг SDoH, включающий:
- стабильность жилья;
- доступность питания;
- возможность добираться до медицинских учреждений;
- наличие насилия или пренебрежения;
- финансовые ограничения и социальную поддержку.
Цель — не просто зафиксировать проблему, а обеспечить доступ к ресурсам (социальные службы, благотворительные программы, транспорт, поддержка по дому).
Покой и возвращение к активности после сотрясения мозга и ЧМТ
В отличие от традиционной практики длительного строгого покоя, документ предлагает схему «короткий относительный покой — затем постепенная активизация».
- В первые 24–48 часов рекомендуется относительный покой с ограничением физической и когнитивной нагрузки, в том числе сокращением экранного времени.
- После этого периода пациенту предлагается постепенное возвращение к привычной активности по принципу переносимости. Допустимо кратковременное умеренное усиление симптомов при нагрузке, если оно обратимо и не приводит к устойчивому ухудшению.
- Продленный строгий покой ассоциирован с более медленным восстановлением и повышенным риском психических осложнений и поэтому не рекомендуется.
Кто в группе риска персистирующих симптомов
Рекомендации выделяют ряд факторов, ассоциированных с повышенным риском затяжного течения и долгосрочной инвалидизации после ЧМТ и сотрясения мозга:
- исходные психические расстройства (депрессия, тревога, ПТСР);
- предшествующие ЧМТ;
- мигрень или хроническая головная боль в анамнезе;
- высокий ранний симптомный «берден» по шкалам постконкуссионных симптомов;
- выраженные депрессивные или тревожные симптомы уже в первые недели;
- неблагоприятные социальные детерминанты (нестабильное жилье, низкий доступ к медицинской помощи, насилие).
Пациенты с сочетанием этих факторов могут получить пользу от более частых контрольных визитов на раннем этапе (например, еженедельных в течение первого месяца), а также от более низкого порога направления в специализированные TBI-клиники. Это относится к зоне Good practice / Weak for и требует индивидуального клинического решения.
Что лечить в первую очередь
Предлагается фокусироваться на симптомах, которые пациент переносит тяжелее всего и которые максимально препятствуют реабилитации. На практике наиболее частыми «мишенями первого порядка» становятся:
- посттравматическая головная боль;
- нарушение сна;
- депрессивные и тревожные симптомы.
Ведение посттравматической головной боли после сотрясения и ЧМТ
Подход к посттравматической головной боли в целом следует принципам ведения мигрени и головной боли напряжения, но с учетом контекста ЧМТ и сотрясения мозга.
- На первом этапе рекомендуется фенотипировать головную боль (мигренеподобная, похожая на головную боль напряжения, цервикогенная и др.).
- В качестве абортивной терапии используются ацетаминофен и НПВП, при мигренеподобной картине — триптаны.
- При частых или тяжелых эпизодах (например, ≥10 дней в месяц) может рассматриваться профилактическая фармакотерапия по общим принципам лечения мигрени.
- Отдельно подчеркивается риск головной боли из-за чрезмерного приема анальгетиков; регулярный прием комбинированных анальгетиков, опиоидов и препаратов с кофеином нежелателен.
- Полезны дневник головной боли и работа с триггерами (сон, питание, физическая активность, стресс).
Психическое здоровье: скрининг с учетом ограниченной доказательной базы
После ЧМТ и сотрясения мозга возрастает риск депрессии, тревожных расстройств, ПТСР и злоупотребления психоактивными веществами. Рекомендации предлагают рутинный скрининг с использованием валидированных опросников:
- депрессия — PHQ-2 / PHQ-9;
- генерализованная тревога — GAD-2 / GAD-7;
- ПТСР — PCL-5;
- злоупотребление алкоголем — AUDIT-C.
В зависимости от результатов скрининга врач первичного звена либо начинает лечение (психообразование, фармакотерапия первой линии, направление на психотерапию), либо организует консультацию специалиста в области психического здоровья.
Особые группы: пожилые, жертвы насилия, военнослужащие
Протокол выделяет несколько уязвимых групп, для которых стандартный алгоритм требует уточнения:
- Пожилые пациенты. Помимо типичных симптомов ЧМТ и сотрясения, требуется оценка риска падений, безопасности дома, наличия помощников, когнитивного статуса и делирия. Акцент делается на профилактике повторных травм и оценке потребности в надзоре.
- Жертвы насилия со стороны интимного партнера. Часто имеют множественные недиагностированные ЧМТ в сочетании с ПТСР и тяжелыми социальными проблемами. Рекомендован trauma-informed подход, осторожное выяснение обстоятельств травмы и подключение социальных служб.
Trauma-informed подход означает, что мы изначально предполагаем высокую вероятность пережитой психотравмы, избегаем обвиняющих формулировок, минимизируем риск повторной травматизации и заранее планируем маршрутизацию к психологическим и социальным ресурсам.
- Военнослужащие и ветераны. Характерны повторные ЧМТ, сочетание с ПТСР и хронической болью; важно взаимодействие с специализированными службами, учитывающими военный контекст.
Внедрение и уровень рекомендаций
Предлагается внедрять протокол через сеть клиник-демонстраторов, где модель ведения пациентов после ЧМТ и сотрясения мозга в первичном звене будет отрабатываться и оцениваться по структуре оказания помощи, клиническим исходам и отзывам врачей общей практики.
Отдельно подчеркивается, что значительная часть предложенных шагов относится к рекомендациям типа Good practice или Weak for. Это отражает незрелость доказательной базы в области амбулаторного ведения ЧМТ и требует от врача осознанного клинического суждения, а не механического следования алгоритму. В заключении авторы раскрывают потенциальные конфликты интересов, включая получение исследовательских грантов от государственных и частных фондов.